Prothèse du genou : options, techniques et réhabilitation
Cette présentation explore en profondeur les types de prothèses du genou, leurs indications, les techniques chirurgicales et les avancées récentes. Elle met en lumière les avantages des prothèses partielles, les critères de sélection des patients, et l’importance d’une rééducation personnalisée pour optimiser la récupération.
Médecins
Sujets
Traitements
Conseils
- Dr Jacques Vallotton
- Introduction aux prothèses du genou
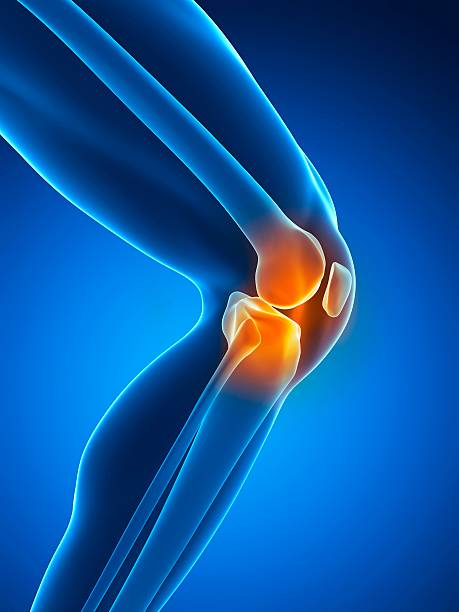
- Anatomie du genou
- Prothèses partielles vs totales
- Critères de sélection
- Complications
- Prothèse totale du genou
- Prothèse unicompartimentaire
- Ostéotomie
- Réhabilitation post-opératoire
- Prothèse unicompartimentaire réservée aux cas bien sélectionnés
- Rééducation précoce essentielle
- Surveillance des complications thromboemboliques
Informations
Type de vidéo:
Anatomie:
Thèmatique:
Prothèse du genou : une chirurgie fiable, des attentes élevées
La prothèse du genou est une intervention largement pratiquée, portée par des résultats globalement fiables sur la douleur et la fonction. L’arthrose en constitue la première indication, lorsque la raideur, la douleur et l’handicap à la marche deviennent majeurs malgré les traitements conservateurs. Aujourd’hui, les patients attendent de reprendre une vie active – parfois sportive – avec un genou « oublié ».
Cette exigence légitime impose une information claire et un choix d’implant/technique adaptés à chaque cas, afin d’optimiser la cinématique et la récupération.
Prothèse partielle ou totale : bien sélectionner
Lorsque l’arthrose est limitée à un compartiment et que les ligaments croisés sont fonctionnels, la prothèse unicompartimentaire constitue une alternative moins invasive, avec une récupération souvent plus rapide et une sensation plus « naturelle ». À l’inverse, l’atteinte diffuse, les déformations majeures ou les déficits ligamentaires orientent vers une prothèse totale, aujourd’hui standardisée et très reproductible.
Le choix tient compte de l’âge, du niveau d’activité, de l’axe, de l’état fémoro‑patellaire et des objectifs fonctionnels. Dans certains contextes, une ostéotomie peut retarder la prothèse chez le sujet plus jeune.
La prothèse unicompartimentaire donne une sensation de genou plus naturelle.
Techniques de pose et outils modernes
Les progrès portent moins sur les matériaux que sur la précision du positionnement : planification 3D, guides patient‑spécifiques et navigation améliorent la restitution de l’axe et la congruence des surfaces. L’objectif est de rapprocher l’implant de l’anatomie fonctionnelle du patient tout en respectant les équilibres ligamentaires, conditions d’une cinématique fluide.
Ces technologies ne remplacent pas l’expertise opératoire : elles la complètent en sécurisant les étapes clés sans se substituer à l’analyse peropératoire de la tension ligamentaire.
Sécurité : complications connues et prévention
Les complications à surveiller sont l’infection, la thrombose veineuse et, plus rarement, le décèlement/raideur. La prévention associe prophylaxie anticoagulante, mobilisation précoce, compression mécanique et protocoles d’asepsie stricts. Le dépistage ciblé des phlébites et l’optimisation des facteurs de risque (poids, diabète, peau) réduisent l’événementiel indésirable.
En cas de prothèse sans ciment, l’ostéo‑intégration est généralement fiable ; la surveillance clinique et radiologique reste standard, avec réévaluation si douleur ou instabilité apparaissent.
L’information au patient est essentielle car il doit être participant à son traitement.
Rééducation : reprendre tôt, progresser juste
La mobilisation et l’appui précoces favorisent la récupération. Le programme vise le contrôle actif du genou, l’amplitude (flexion/extension), la force et la marche harmonisée (cannes transitoires utiles). Les exercices sont ajustés au rythme de chacun pour éviter les à‑coups et privilégier des progrès quotidiens mesurables.
Un encadrement pluridisciplinaire – chirurgien, anesthésiste, physiothérapeute, équipe soignante – soutient l’autonomie et sécurise les étapes, de l’hôpital au retour à domicile.
Décider sereinement : synthèse pour le patient
Le « bon » implant est celui qui répond à la distribution des lésions, à l’axe et aux objectifs de vie. Une prothèse partielle soigneusement indiquée peut offrir une sensation plus naturelle ; une prothèse totale bien posée apporte une solution fiable lorsque l’atteinte est globale. L’essentiel est d’informer, d’anticiper la rééducation et de s’engager dans un suivi actif.
La décision se construit avec l’équipe soignante, à partir d’éléments objectifs et d’un projet fonctionnel réaliste.
Pathologies traitées au centre
Hallux Limitus
Fonctionnel
Votre douleur a une cause.Le bilan permet de la comprendre.
- Analyse de la marche
- Évaluation de la posture
- Orientation vers le bon traitement
- Étude des appuis et appuis plantaires
- Détection des compensations
- Corrélation douleur–mouvement
Le bilan fonctionnel permet de comprendre comment un déséquilibre articulaire ou postural peut déclencher ou entretenir la douleur. Bien souvent, l’imagerie est normale, mais le mouvement est perturbé. En analysant la marche, les appuis ou la posture, nous identifions les maillons faibles de la chaîne, et orientons un traitement ciblé, adapté à la mécanique réelle du patient.